Hypertension nephrogene
L’hypertension néphrogène, ou l’hypertension artérielle secondaire (symptomatique) est une augmentation persistante de la tension artérielle suite aux maladies des vaisseaux sanguins rénaux et ou de leur tissu parenchymateux. A la différence de l’hypertension artérielle commune, l’hypertension néphrogène est la conséquence d’une maladie rénale primaire. Elle se retrouve chez 30-35 % des malades qui souffrent de différents types de l’hypertension artérielle. On distingue deux formes de l’hypertension néphrogène : vasorénale et parenchymateuse.
Etiologie et pathogénie
Les causes de l’hypertension vasorénale sont des maladies des artères rénales divers. Le plus souvent elle est causée par un rétrécissement de l’artère rénale suite à une athérosclérose (60-68 %) et à une dysplasie fibromusculaire de l’artère rénale (20-30 %) – une hypertrophie de la couche musculaire avec prolifération du tissu fibreux de la paroi de l’artère rénale. La première cause est plus répandue chez les hommes après 50 ans, la deuxième – chez les jeunes femme. Parmi d’autres causes de l’hypertension vasorénale on peut nommer des anévrismes de l’artère rénale, des fistules artério-veineuses, la coarctation de l’aorte, la compression de l’artère rénale de l’extérieur, la tension et la rotation de l’artère rénale lors de la néphroptose.
A l’origine de l’hypertension vasorénale se trouve une ischémie rénale causée par la réduction du flux sanguin dans l’artère rétrécie ou ses branches principales. La production de rénine dans les cellules de l’appareil juxta-glomérulaire est stimulée donc en réponse à l’ischémie. La rénine favorise la transformation d’hypertensinogène synthétisé dans la foie en l’angiotensine I qui sous l’influence de l’enzyme de conversion de l’angiotensine est transformée en puissant peptide vasopresseur – l’angiotensine II.
La dernière provoque un spasme rénale systémique et local des artérioles, une intensification de la réabsorption du sodium par les reins et une sécrétion d’aldostérone par les glandes surrénales, avec comme résultat, une rétention d’eau dans l’organisme et une augmentation de la résistance vasculaire rénale générale et périphérique. Néanmoins l’ischémie rénale ne met pas toujours en fonctionnement le système rénine-angiotensie-aldostérone avec apparition ultérieure de l’hypertension vasorénale. Le facteur déterminant de son développement est la baisse du remplissage de sang de l’organe de 50-60 %.
La forme parenchymateuse de l’hypertension artérielle se développe le plus souvent suite à une pyélonéphrite chronique qui provoque la cicatrisation du tissu interstitiel, des unités structurales et fonctionnelles du rein et leur irrigation sanguine insuffisante. Parmi les causes de son développement on nomme aussi les maladies du tissu rénal diffuses: la glomérulonéphrite, la vasculite systémique, la néphropathie diabétique etc. En cas de pyélonéphrite chronique unilatérale l’hypertension artérielle a lieu dans 35-40 % des cas, et si elle est bilatérale – dans 45 % des cas. Le méchanisme du développement de l’hypertension parenchymateuse est induit par:
1) la baisse de la quantité de néphrons fonctionnels suite à des atteintes rénales provoquées par un processus pathologique primaire et une hypervolémie qui se développe en conséquence, dû à l’augmentation de la réabsorption du sodium et de l’eau;
2) l’ischémie provoquée par un processus de cicatrisation accentué dans le tissu rénal, une sclérose des vaisseaux et une mauvaise irrigation sanguine de l’organe qui à leur tour activisent les systèmes hormonaux presseurs.
Symptômes et tableau clinique
La maladie se manifeste principalement par des chiffres de tension artérielle très élevées, des maux de têtes spécifiques, une sudation excessive, la faiblesse, le branlement. En plus, les patients se plaignent de douleurs lombaires, et certains patients – de la soif et de la polyurie.
L’hypertension néphrogène se caractérise par un développement brusque, des chiffres de la pression diastolique élevés et une résistance au traitement antihypertenseur. Sa particularité consiste en des cas rares de crises hypertensives.
D’après ses manifestations cliniques l’hypertension parenchymateuse ne se distingue presque pas de sa forme vasorénale. Néanmoins, elle apparaît suite à une maladie rénale primaire dont le tableau clinique précède le développement de l’hypertension. La tension artérielle baisse si le traitement de la maladie du tissu rénal qui l’a provoquée est efficace.
Diagnostics et diagnostic différentiel
L’anamnèse révèle l’absence du facteur héréditaire, l’inéfficacité du traitement antihypertenseur et une affection rénale ou maladie vasculaire rénale primaire.
Lors de l’examen général on obsèrve la tension diastolique élevée. La tension est mesurée quand le patient se trouve en positions différentes (allongé, debout), après un exercice musculaire, sur les membres supérieurs et inférieurs. L’hypertension orthostatique est une variante de l’hypertension vasorénale. A la différence de l’hypertension vasorénale apparue suite à une sténose fibromusculaire de l’artère rénale qui se manifeste souvent sous forme pernicieuse et se caractérise par une augmentation considérable de la tension diastolique qui est réfractaire et résistante au traitement conservateur, l’hypertension orthostatique est liée à la position du patient et à l’exercice musculaire.
L’hypertension vasorénale suite à l’aortoartérite et la coarctation de l’aorte se manifeste par l’asymétrie du pouls et de la tension artérielle sur les membres supérieurs et inférieurs. En cas de sténose de l’artère rénale, l’auscultation permet de révéler un bruit systolique ou diastolique épigastrique. L’examen du fond de l’œil révèle une rétinopathie angiospastique.
L’examen du sang peut révéler un taux de globules rouges et d’hémoglobine élevé suite à une production excessive d’hémopoïétine. L’urine des patients souffrant de la forme parenchimateuse de l’hypertension artérielle peut contenir des globules blancs et des bactéries qui témoignent de la pyélonéphrite chronique.
L’échographie Doppler des vaisseaux (image 35, voir l’onglet en couleur), le CT scan avec opacification (image 12.1) et l’IRM permettent de juger des dimensions du rein, de l’épaisseur de sa parenchyme, de l’état du système pyélo-caliciel et des vaisseaux rénaux.
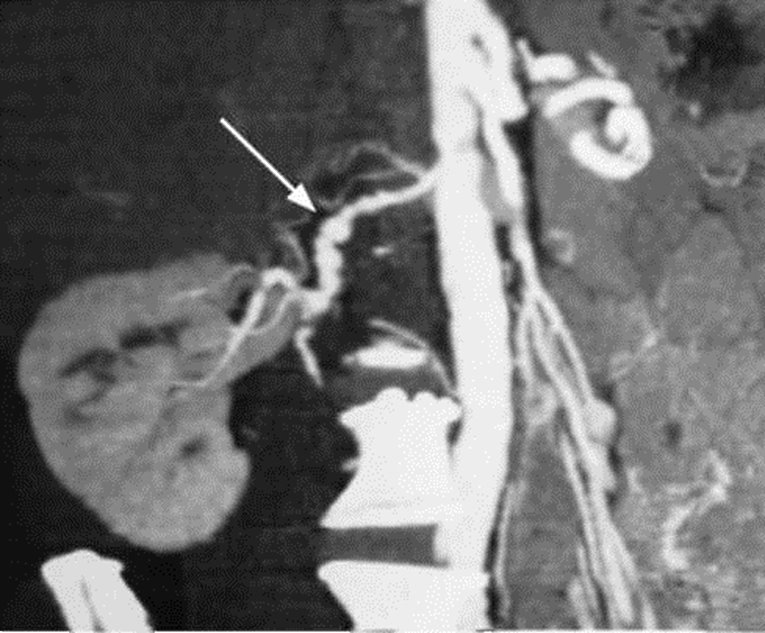 Image 12.1. CT scan avec opacification. Une dysplasie fibromusculaire de l’artère rénale (flèche)
Image 12.1. CT scan avec opacification. Une dysplasie fibromusculaire de l’artère rénale (flèche)
L’urographie excrétrice donne une idée sur l’anatomie et les capacités fonctionnelles des reins et il est raisonnable de la faire pendant l’aortographie. La dernière permet de différencier les formes vasorénale et parenchymateuse de l’hypertension néphrogène et d’effectuer un traitement endovasculaire de la sténose de l’artère rénale. La sténose de l’artère rénale se manifeste sous forme d’un rétrécissement net de sa lumière avec une dilatation présténotique et postobstructionniste (image 12.2, а).
La dysplasie fibromusculaire atteint les tiers moyen et distal de l’artère et se caractérise par une structure moniliforme (sous forme de fil de perles) (voir image 12.1). Le critère angiographique de la thrombose ou de l’embolie de l’artère rénale – c’est son amputation au niveau du tronc vasculaire principal. L’anévrisme de l’artère rénale se manifeste sous forme de protrusion sacciforme ou fusiforme de la paroi vasculaire.
Pour confirmer que l’hypertension artérielle est liée à la pathalogie des artères rénales révélée, on examine l’activité de la rénine dans le sang veineux pris de chaque veine rénale séparément. L’activité élevée (1,5 fois de plus et davantage) de la rénine dans la partie atteinte confirme le diagnostic. L’exploration radio-isotopique des reins donne une idée sur l’état du parenchyme rénal et de ses vaisseaux, et permet de juger séparément des fonctions des reins.
Le diagnostic différentiel de l’hypertension artérielle vasorénale est fait pour la différentier de l’hypertension artérielle commune et de l’hypertension parenchymateuse notamment, aussi bien que de l’augmentation de la tension artérielle en cas de maladies endocriniennes (aldostérome, phéochromocytome etc.). Le bon diagnostic est fait à la base de l’interrogatoire détaillé du patient, de l’anamnèse et des méthodes de diagnostic de laboratoire et de radiologie.
Traitement
Le traitement antihypertenseur conservateur en cas de l’hypertension artérielle vasorénale n’est pas efficace. Le moyen principal est un traitement chirurgical qui consiste en la restauration de l’irrigation sanguine adéquate du rein.
En fonction du type, de la localisation et du degré de rétrécissement on effectue une dilatation de la partie rétrécie de l’artère par ballonnet avec pose de stentes endovasculaires (endoprothèses) qui préservent sa lumière (image 12.2, b,c), ou des interventions reconstructives ouvertes sur les artères rénales – l’endartériectomie, l’amputation partielle de la partie rétrécie avec anastomose termino-terminale, la mise en place d’une prothèse de l’artère rénale, etc. En cas de néphroptose grave on effectue une néphropexie laparoscopique. Le non-fonctionnement du rein atteint est une indication de la néphrectomie.
Le traitement de l’hypertension néphrogène parenchymateuse consiste à prescrire des médicaments antihypertenseurs et à traiter la maladie rénale primaire.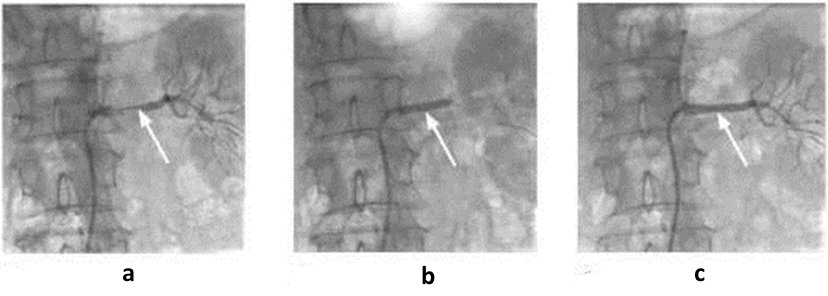 Image 12.2. Images produites par angiographie rénale. Les étapes de la restauration endovasculaire de la lumière de l’artère rénale:
Image 12.2. Images produites par angiographie rénale. Les étapes de la restauration endovasculaire de la lumière de l’artère rénale:
а – la sténose de l’artère rénale (flèche); b – la dilatation de la partie rétrécie par ballonnet (flèche); c – la sténose est supprimée à l’aide de remplacement de l’artère par une endoprothèse (flèche)
L’hypertension artérielle résistante suite à une pyélonéphrite unilatérale et une cicatrisation rénale est une indication de la néphrectomie. Si l’intervention n’est pas effectuée à temps il est possible que le deuxième rein soit atteint par le processus pathologique et que l’insuffisance rénale chronique se développe.
Le pronostic pour les deux formes de l’hypertension artérielle néphrogène dépend de la phase de la maladie et de l’opportunité du traitement. Il est relativement favorable en cas de processus unilatéral et défavorable en cas d’atteinte bilatérale, de longue période de l’existance de l’hypertension artérielle et de développement de l‘insuffisance rénale chronique.
Questions de contrôle
- Qu’est-ce que c’est que l’hypertension artérielle néphrogène?
- Parlez de l’étiologie et de la pathogénie de l’hypertension artérielle néphrogène.
- Quelles maladies des vaisseaux provoquent l’hypertension vasorénale?
- Quels sont les méthodes modernes de traitement endovasculaire des sténoses de l’artère rénale?
Cas clinique
Un homme, 48 ans, se plaint de l’augmentation de la tension artérielle jusqu’à 190/120 mm Hg et de maux de têtes. Le malade souffre de la pyélonéphrite chronique depuis 15 ans. Il se plaint de douleurs lombaires régulières accompagnées de température élevée et de dysurie. L’anamnèse révèle que le patient est traité depuis longtemps par un généraliste en raison de l’hypertension artérielle et que le traitement antihypertenseur n’est pas assez efficace.

